Związek między chorobami autoimmunologicznymi a alergią-wspólne nici układu immunologicznego?
22.11.2023

Choć na pierwszy rzut oka wydawać się może, że autoimmunologia i alergia to oddzielne kategorie, coraz więcej dowodów sugeruje, że istnieją subtelne i zaskakujące powiązania między nimi.
W tym artykule znajdziesz odpowiedzi na pytania
- Czym są choroby autoimmunologiczne?
- Czym są alergie – czyli nieprawidłowa reakcja organizmu?
- W jaki sposób jelita łączą się z tematem alergii?
- Jakie jest powiązanie autoimmunologia alergia?
Przeczytaj również: Nietolerancje a alergie pokarmowe – jak je rozróżnić?
Choroby autoimmunologiczne: atak na własne ciało
Choroby autoimmunologiczne to grupa schorzeń, w których działanie układu odpornościowego organizmu, który normalnie chroni przed zagrożeniami zewnętrznymi, nagle zwraca się przeciwko własnym komórkom i tkankom. W wyniku tego błędnego działania, dochodzi do uszkodzenia tkanek i narządów. Przykłady to choroby takie jak reumatoidalne zapalenie stawów, toczeń rumieniowaty układowy, stwardnienie rozsiane, cukrzyca typu 1 i wiele innych. Pierwotne przyczyny chorób autoimmunologicznych wciąż pozostają przedmiotem badań. Wiadomo jednak, że genetyka, środowisko, mechanizmy immunologiczne odgrywają istotne role w ich powstawaniu, ale mogą to być też objawy zaburzeń mikrobioty jelitowej. Często obserwuje się współwystępowanie różnych chorób autoimmunologicznych u jednej osoby, co sugeruje, że istnieją pewne podobieństwa w mechanizmach prowadzących do tych schorzeń.
Jelita alergia: Układ immunologiczny alarmuje – mikrobiota nadwrażliwości
Alergia to reakcja nadwrażliwości układu immunologicznego na zwykle nieszkodliwe substancje, nazywane alergenami. Te substancje mogą obejmować pyłki roślin, sierść zwierząt, pleśnie oraz pożywienie. W odpowiedzi na kontakt z alergenem, układ immunologiczny wyzwala reakcję, która może objawiać się na różne sposoby – od swędzącej skóry i kataru po astmę, bóle brzucha, biegunki czy inne. Podobnie jak w przypadku chorób autoimmunologicznych, mechanizmy genetyczne i środowiskowe odgrywają istotną rolę w rozwoju alergii, szczególnie dysbioza jelit . Istotnym elementem jest też mechanizm IgE-zależny, w którym immunoglobulina E (IgE) odgrywa kluczową rolę w wywołaniu reakcji alergicznej. Nadwrażliwości pokarmowe IgG-zależne to reakcje organizmu na konkretne składniki pokarmowe w sposób nadmierny lub nieproporcjonalny. Często te reakcje są związane z układem pokarmowym, ale mogą także objawiać się objawami ogólnoustrojowymi, takimi jak bóle głowy, zmęczenie czy problemy skórne. Chociaż nadwrażliwości pokarmowe zazwyczaj nie są klasyfikowane jako choroby autoimmunologiczne lub alergie, są one związane z reakcjami układu immunologicznego na poziomie komórkowym. Nadwrażliwości pokarmowe mogą odgrywać pewną rolę w wywoływaniu lub pogłębianiu procesów autoimmunologicznych u predysponowanych jednostek. Mechanizm ten polega na tym, że nadwrażliwości mogą prowadzić do uszkodzenia bariery jelitowej, która normalnie chroni organizm przed kontaktującymi się z nią czynnikami. To uszkodzenie może umożliwić substancjom z pokarmu przedostanie się do krwiobiegu i aktywację reakcji immunologicznych, które w konsekwencji mogą przyczynić się do rozwoju autoimmunologii. Więcej o rozwoju alergii pokarmowej dowiesz się tutaj.
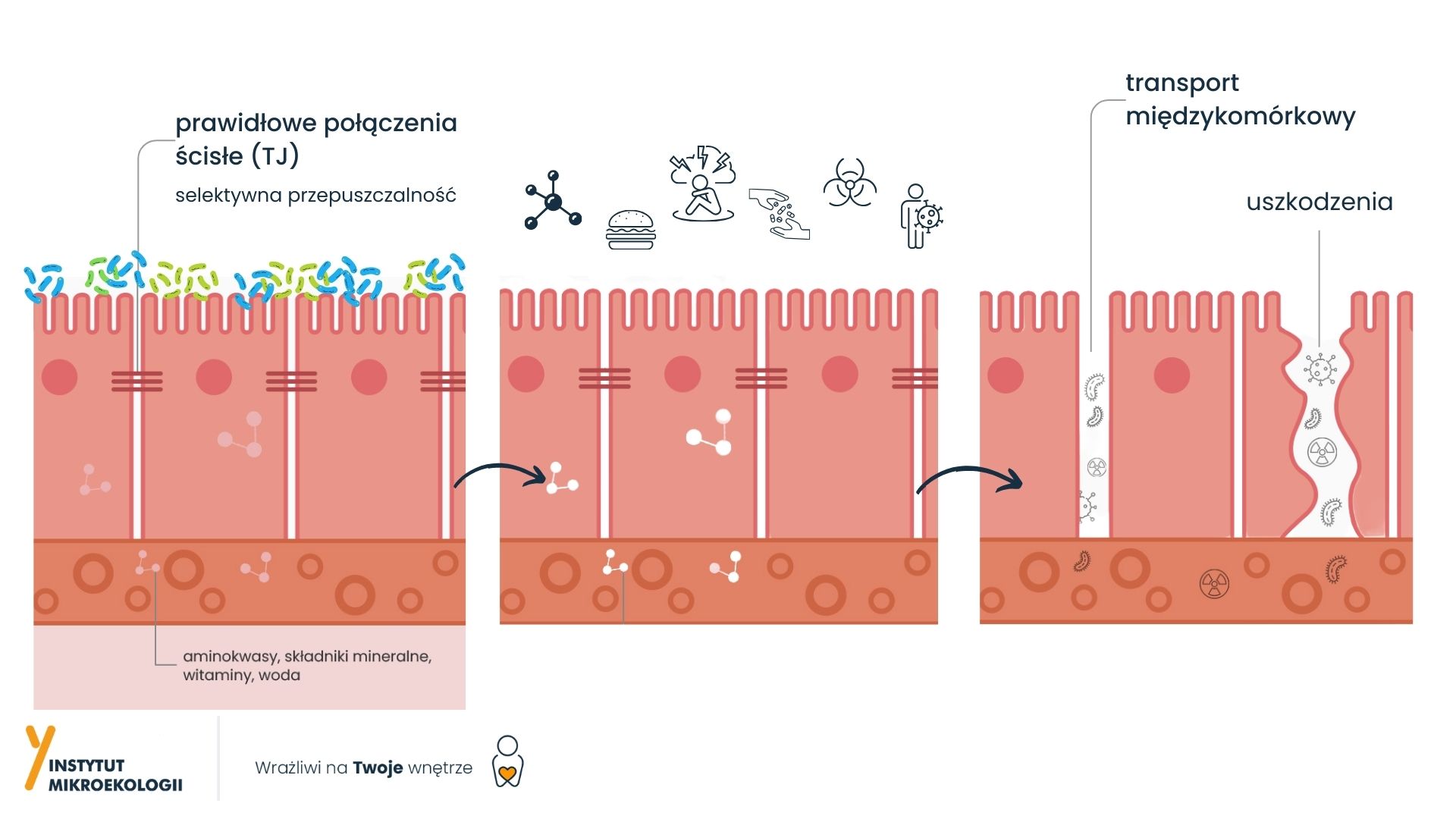
Nieszczelne jelito a alergia i autoimmunologia
Chociaż na pierwszy rzut oka choroby autoimmunologiczne i alergie wydają się diametralnie różne, coraz więcej badań wskazuje na pewne niewidoczne powiązania między nimi. Istnieje hipoteza, że pewne mechanizmy immunologiczne i genetyczne mogą prowadzić do zarówno chorób autoimmunologicznych, jak i alergii. Przykładowo w obu przypadkach zaburzenia w regulacji układu immunologicznego mogą wpływać na wywołanie nadmiernej reakcji na substancje obce lub na utratę zdolności do rozpoznawania komórek własnego organizmu. Wspólne nici obejmują również rolę komórek Treg (regulacyjnych) w utrzymaniu równowagi immunologicznej. W badaniach zaobserwowano, że komórki Treg odgrywają ważną rolę zarówno w tłumieniu odpowiedzi immunologicznej w przypadku alergii, jak i w kontrolowaniu autoimmunologicznych ataków na tkanki. Badania na modelach zwierzęcych sugerują, że mikrobiota może wpływać na rozwój komórek regulacyjnych T (Treg), a zmiany w składzie mikrobioty mogą wpłynąć na aktywność Treg, co z kolei może wpłynąć na tolerancję immunologiczną.
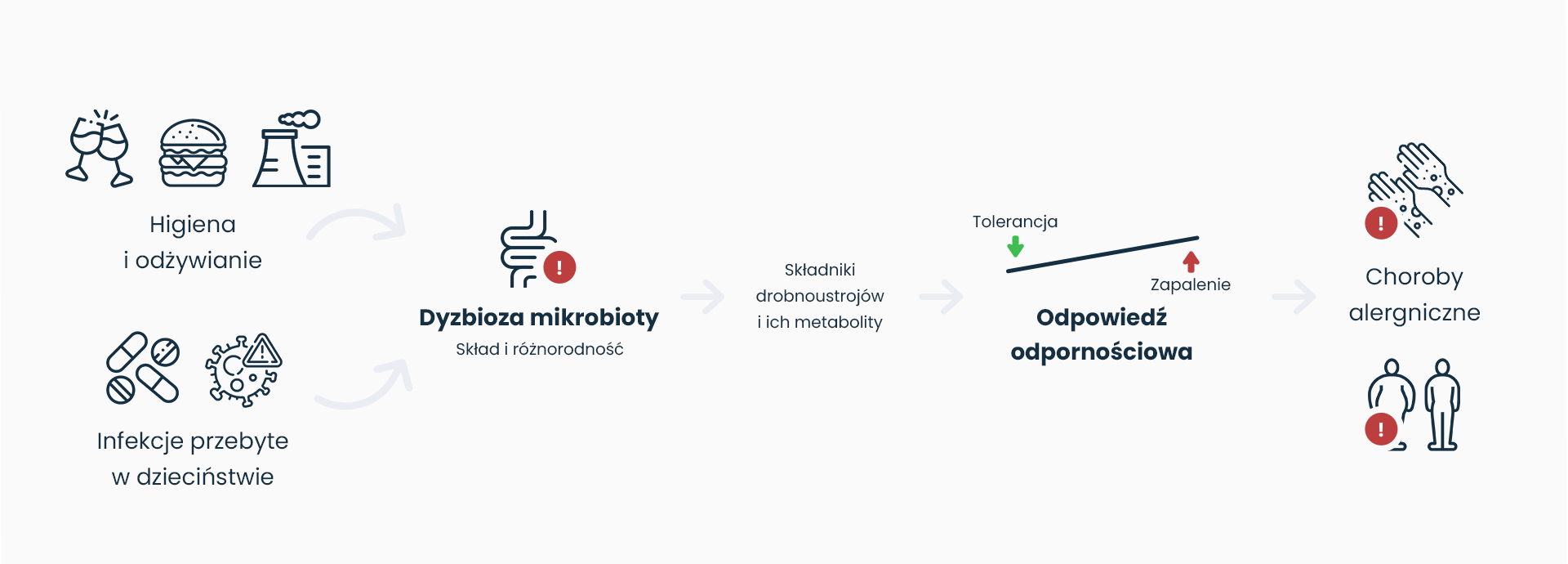
Zaburzenia mikrobioty jelitowej, dysbioza jelit – jelita a alergia pokarmowa
Mikrobiota jelitowa ma również znaczący wpływ na rozwój i regulację układu odpornościowego związanego z reakcjami alergicznymi. Wczesny kontakt z różnymi mikroorganizmami odgrywa rolę w kształtowaniu układu immunologicznego w okresie niemowlęcym, co może wpłynąć na ryzyko alergii w późniejszym życiu – więcej na ten temat przeczytasz w tym artykule. Zaburzenia mikrobioty jelitowej w okresie wczesnego dzieciństwa mogą przyczynić się do nadwrażliwości immunologicznej i zwiększonego ryzyka rozwoju alergii.
Obserwacje dotyczące wpływu mikrobioty na autoimmunologię i alergie otwierają nowe perspektywy terapeutyczne. Coraz więcej badań skupia się na roli modyfikacji mikrobioty w celu regulacji odpowiedzi immunologicznej. Pojawiają się terapie mające na celu wspomóc równowagę mikrobioty jelitowej. Suplementacja odpowiednich mikroorganizmów prozdrowotnych może stać się przyszłością leczenia zarówno chorób autoimmunologicznych, jak i alergii.
Działania wspomagające w autoimmunologii i alergii
- Wyleczenie przewlekłych infekcji i poprawa odporności. Nawracające i przewlekłe infekcje bakteryjne i grzybicze, takie jak np. stan zapalny migdałków, próchnica, grzybica pochwy itd. powodują stałe pobudzenie układu immunologicznego i wytwarzanie cytokin prozapalnych. Należy zająć się ich skutecznym leczeniem oraz wsparciem układu odpornościowego, aby zapobiegać ich nawrotom i nie obciążać dodatkowo organizmu.
- Dbaj o stan jelit na odporność. Wsparcie mikrobioty i stanu jelit poprzez wprowadzenie indywidualnie dobranej probiotykoterapii na podstawie badania mikrobioty jelit (inaczej mikroflory jelitowej). Taka ocena profilu mikroflory jelitowej jest bardzo ważna i pomaga dopasować odpowiednie działanie. Badania pokazują bardzo silny związek między dysbiozą jelitową, a powstawaniem i przebiegiem chorób autoimmunologicznych. Kompleksowe zadbanie o jelita – ich śluzówkę oraz zamieszkujący je mikrobiom, jest jednym z podstawowych działań terapeutycznych w chorobach o podłożu zapalnym.
- Badanie alergii pokarmowej i diagnostyka nadwrażliwości pokarmowych. Ma na celu indywidualizację diety. Powstawanie nadwrażliwości pokarmowych IgG-zależnych jest związane bezpośrednio z dysbiozą i zaburzonym działaniem bariery jelitowej. Kiedy robić testy alergiczne z krwi? O tym przeczytasz tutaj. Wprowadzenie zindywidualizowanej diety pozwala na ograniczenie przewlekłego stanu zapalnego i nadmiernej aktywacji układu odpornościowego.
Badanie Mikrobiota jelit dostępne jest w 5 panelach o różnym zakresie. Sprawdza stan mikrobioty i wskazuje jak odpowiednio wspierać jej równowagę. Ponadto panel Plus pozwala na ocenę obecności pasożytów jelitowych oraz wybranych markerów stanu jelit. Badanie to można wykonać u osób dor
Pakiet zapewniający kompleksową diagnostykę mikrobioty jelit i nadwrażliwości pokarmowych. Pomoże Ci holistycznie zadbać o zdrowie poprzez probiotykoterapię dopasowaną do potrzeb organizmu i zindywidualizowaną dietę eliminacyjną. Badania w pakiecie to niższa cena i szybsza droga do popr
Autotolerancja – czego bakterie „uczą” układ odpornościowy? Podsumowanie
Badania nad wpływem mikrobioty jelitowej na autoimmunologię i alergię otwierają nowe horyzonty w zrozumieniu tych skomplikowanych mechanizmów. Mikrobiota jelitowa i jej równowaga wydaje się odgrywać kluczową rolę w utrzymaniu zdrowego układu odpornościowego oraz w kształtowaniu odpowiedzi immunologicznej. Rozwój badań mikrobioty jelitowej pozwolił na lepsze poznanie skomplikowanego świata mikrobioty jelitowej i jej wpływu na organizm. Odkrycie wpływu mikrobioty jelitowej na autoimmunologię i alergie otwiera nowe perspektywy terapeutyczne. Modyfikacje mikrobioty oraz zastosowanie diety eliminacyjnej może stać się przyszłością leczenia i prewencji tych chorób.
Bibliografia
Bach, J. F. (2002). The effect of infections on susceptibility to autoimmune and allergic diseases. New England Journal of Medicine, 347(12), 911-920.
Akdis, M., Aab, A., Altunbulakli, C., Azkur, K., Costa, R. A., Crameri, R., … & Duan, S. (2019). Interleukins (from IL-1 to IL-38), interferons, transforming growth factor β, and TNF-α: Receptors, functions, and roles in diseases. Journal of Allergy and Clinical Immunology, 138(4), 984-1010.
Belkaid, Y., & Hand, T. W. (2014). Role of the microbiota in immunity and inflammation. Cell, 157(1), 121-141.
O autorze

Mgr Daria Kotek
Absolwentka Uniwersytetu Przyrodniczego w Poznaniu na kierunku Dietetyka. Swoją wiedzę pogłębia nieustannie poprzez liczne szkolenia i kursy. Dzięki temu nie tylko wzbogaca, ale również ugruntowuje swoje wiadomości nt. nadwrażliwości pokarmowych oraz mikrobioty jelitowej. Specjalizuje się w dietach eliminacyjnych, posiada doświadczenie w pracy z pacjentami z nadwagą oraz otyłością. Uczestniczyła, zarówno jako słuchacz i prelegent w warsztatach, szkoleniach i konferencjach dietetycznych.

Masz dodatkowe pytania?
Skorzystaj z bezpłatnej konsultacji telefonicznej
Nasi specjaliści chętnie odpowiedzą na Twoje pytania. Codziennie, od poniedziałku do piątku możesz porozmawiać z naszymi dietetykami, diagnostami oraz innymi specjalistami. Bezpłatne konsultacje odbywają się w wyznaczonych godzinach i działają na zasadzie linii otwartej – wystarczy, że zadzwonisz w wybranym dniu do specjalisty, w godzinach konsultacji.
Sprawdź i zadzwońProdukty powiązane z artykułem
Badanie nadwrażliwości pokarmowych IgG-zależnych dostępne jest w różnych panelach, oceniających od 44 aż do 270 alergenów. Możesz wykonać je z krwi żylnej lub włośniczkowej z palca. Wybierz wariant badania odpowiedni do Twoich potrzeb.
60 minut konsultacji online lub stacjonarnej + 7 dniowy jadłospis
Badanie alergii natychmiastowej IgE-zależnej na 30 alergenów wziewnych i pokarmowych, z krwi żylnej. Dedykowane dla osób z atopowym zapaleniem skóry, objawami alergii na pokarmy i w okresie pylenia. Pozwala monitorować rozwój tolerancji i podjąć decyzję o celowanej immunoterapii swoistej.